《その2》新専門医制度に関する本学会からの最新メッセージ
社会の皆さまへ

行岡 哲男(ゆきおか てつお)
東京医科大学救急医学講座 主任教授 / 日本救急医学会代表理事
救急医療は「地域に根差した」医療です。過密都市には過密都市の、地方都市には地方都市のそして過疎地には過疎地の課題があり、地域の多様性に即した対応が必要です。
一方、救急科専門医には、どの街のどの施設で勤務するのであっても普遍性(=医学的裏付け)と質が担保された医療の提供が求められます。地域の多様性と、提供する医療の普遍性という二つの軸の中で救急科専門医は活動します。この活動が時間軸の上で進むのですが、限られた時間の中で救急科専門医は患者さん一人一人の個別性と独自性とに向き合うことになります。
大きな病院の診療科の一覧表を見るとお分かりになるように、現代の医療は臓器(脳、心臓、胃腸等々)ごとに診療科は細分化されています。しかし、時として心臓の病気であっても突然の肩または胃の痛みとして現れることがあり、また、突然の意識消失が脳ではなく大動脈の病気や糖尿病が原因であることもあります。従って救急科専門研修プログラム整備基準に記されているように「救急患者が医療にアクセスした段階では緊急性の程度や罹患臓器も不明なため、患者の安全確保には、いずれの緊急性にも対応できる専門医が必要」になります。
救急医療の現場は待ったなしなので、例えば、患者さんが特定の病院に同時に集中すると、その病院の救急対応能力は飽和状態になります。そこで、消防機関との連携が重要になります。地域の医療機関と消防機関、そして自治体の担当者が救急搬送の協議を行い、地域における救急対応の連携強化を目指すのがメディカルコントロールの大事な仕事の一つです。救急科専門医の研修では、メディカルコントロールへの関わりも必須の研修項目で、「地域に根差した」医療を身に付けるプログラム構成となっています。さらに、今回の専門医育成の改革では、単一の病院での研修ではなく研修施設群として研修するように制度設計されています。これは「地域に根差した」医療は、地域に根差した専門医育成の体制で実施する考えの反映です。そして、この研修施設群が互いに連携し、学閥や医療圏を超えてネットワーク化しているのが救急科専門研修プログラムの大きな特徴です。この研修施設群が横に繋がっていることは、多様な研修への可能性を拓くと共に、普遍性の確保という点からも意義のあることだと思います。
「日本救急医学会承認・救急科専門研修プログラム」とは、このような特徴をもったプログラムです。現行制度は、キャリアベース(救急医療の臨床経験と症例や手技などの実績を基本とし、専門医指定施設での救急専従歴を加味して専門医試験の受験資格が与えられます)で、現在も多くの医師が研修中であり、当面はこの現行制度と新制度が並行することになります。
救急科専門医をめざす方へ
平成28年6月に本会理事会が承認した「日本救急医学会承認・救急科専門研修プログラム」(以下、「救急PG」)の総数は190プログラムです。この全体像の概要をご紹介します。各プログラムで研修統括する基幹施設は、それぞれ1施設なので基幹施設は190です。基幹施設では大学病院以外が施設数の半数以上(105÷190=0.55)を占めています。各プログラムの研修施設群は、複数の連携施設から構成され、その(連携施設)延数は1296でした。(表1)
| 基幹施設 | 連携施設 | |
|---|---|---|
| 大学病院 | 85 | 209 |
| 大学病院以外 | 105 | 1087 |
| 合計 | 190 | 1296 |
表1:「日本救急医学会承認・救急科専門研修プログラム」の 基幹施設(総数)と連携施設(延数)
「救急PG」の特徴は、多くのプログラムで研修施設群が排他的にならず、他のプログラムと繋がり研修施設群の網目を構成していることにあります。これは連携施設の延数と総数から読み取ることができます。表1のように連携施設の延数1296に対し、実病院数は740です。要するに、1施設当たり平均1.75プログラム(1.75=1296÷740)の連携施設としてリストされていることになります。
この研修施設群のネットワークに組込まれるのは、「大学病院で基幹施設」である85大学病院も例外ではありません。この85大学病院の3/4(64大学病院)が他のプログラムの連携施設になっています。2つ以上のプログラムの連携施設になっている場合もあり、前述の64大学病院が延べ167の連携施設として他のプログラムの連携施設としてリストされています。(表1の209施設のうち、「大学病院で基幹施設」、かつ別プログラムの連携施設でもある大学病院が167あるということです。)
この場合(「大学病院で基幹施設」でかつ別プログラムの連携施設の場合)、その基幹施設は大学病院以外が75%を占めています。すなわち、「救急PG」では大学病院と大学病院以外を問わず、基幹・連携の別なくネットワークを組んでいることになります。
研修施設群のネットワーク化は、このネットワークを介し研修先の選択肢が増えて、多様な研修を可能にします。これは各専攻医の希望や将来のキャリアプランに応じた個別的な研修の場の確保を可能にします。この「救急PG」の一覧は近日中に公開の予定です。
臨床医は先人の轍を辿る姿勢も大事です。同時に救急科専門医を目指す皆さんが、自らのニーズに合わせて、新しい救急科専門医の研修の路を切り拓くことも可能です。必要な情報を、今後とも適宜ご案内します。
日本救急医学会会員の皆さんへ
「日本救急医学会承認・救急科専門研修プログラム」に関し、基幹施設のプログラム統括責任者(190名)、本会の社員(評議員、265名)そして専門医制度に関わる都道府県連絡担当(49名)に(重複あり、合計342名)に190プログラム一覧を提示しこれを踏まえて、アンケート調査を実施しました。引き続き連携施設(実数740施設)に同様のアンケート調査を実施しています。アンケート調査は現在、連携施設責任者にメールで依頼をしていますので、受信を確認されましたら是非ご協力をお願い致します。
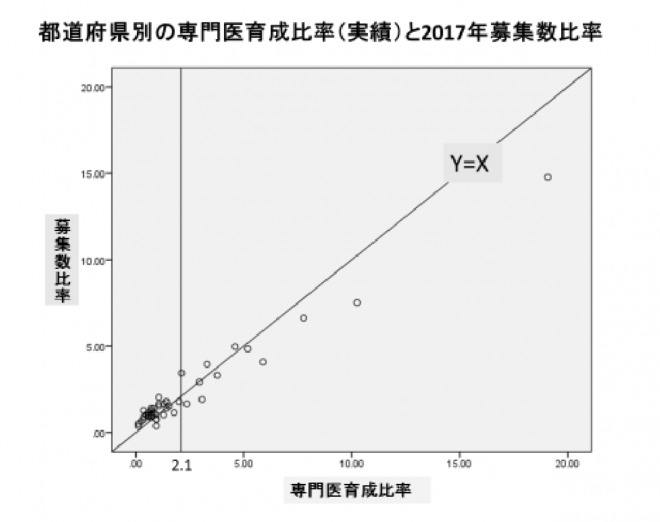
さて、過去2年間の日本専門医機構との話合いのなかで、「地域救急医療を崩壊させないこと」は機構との共通認識として重視してきました。下図の横軸は47都道府県の専門医育成比率(過去3年間の専門医育成総数に対する各都道府県の比率%)で、縦軸は募集比率(平成29年4月から研修開始の救急科専門医の募集総数に対する各都道府県の比率%)です。Y=Xよりも下に位置する自治体(17都府県:A群とする)は、これまでの専門医育成実績よりも来年の募集(対全国割合%)を低く抑えていることになり、Y=Xより上の自治体(30道県:B群とする)はより積極的に募集割合を多く設定していることになります。
現行制度では基本的にキャリアベースの育成制度であったので、この育成数はその都道府県に所在し研修した医師数を反映しています。人口100万人あたりの過去3年間の専門医育成数を比較すると、A群 vs B群は、2.7±0.8 vs 1.5±0.7で有意差がありました(p<0.01)。すなわち、相対的に過去に救急科を目指す研修医師が多く居た都府県は、今回の募集数は相対的に低く抑える傾向(A群)にあり、これまで救急科を目指す研修医師が少なかった道県は来年の募集数を多く設定する傾向がわかります。
募集定員は、これまでの実績の2倍以上であり、各地方で応募者に対応できるような定員枠を設定しました。また、募集定員の少ないプログラムで定員を超える応募があった場合、指導医数・症例数等の研修環境が満たされることを確認したうえで、学会が管理する特別枠を割り当てる方策を検討しています。また、現行制度での専門医育成も当面継続され、留学や子育て等で中断があった場合を含み、平成26年以前の既卒者も安心して救急科専門医を目指すことのできる柔軟で充実した対応を心がけます。
専門医育成制度が、地域医療にこれ以上の負の影響を与えないようにする配慮は極めて重要です。しかしながら、専門医育成制度の本来の目的は良質な研修の提供であり、本制度を医師派遣や医師偏在修正の手段とすることを主たる目的とするのは、専門医を目指す医師の向上心への背信であり、社会にとっても不誠実な対応です。救急科専門医の育成は、どのような体制であったとしても、本会会員がその主軸を担うべきことです。次世代の救急医療をより良くするために研修プログラムの統括責任者のリーダーシップのもと各施設や指導医の協力に裏付けられた、研修における普遍性と質保証の重要性を改めて強調したいと思います。
一般社団法人 日本救急医学会 代表理事 行岡哲男
◁過去の記事:《その1》新専門医制度に関する本学会からの最新メッセージ
▷新しい記事:《その3》救急科専門医育成への取組みについて