判断と決断
救急医がすべての処置や手術をやる必要はない。専門家に任すべき手術適応を判断し、専門家が処置に専念できる環境を作り出すことが救急医の仕事のひとつである。そして、そこには専門家がリスペクトする救急医にしかできない判断と決断がある。
●70歳代男性
交通事故にて腹部を打った。
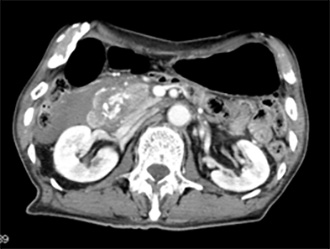
ショック状態で輸液をポンピングしながらCTを撮影すると、膵頭部損傷で後腹膜への血腫と血管漏出像を認めた。すでに体温は35度。救急初療室で緊急開腹術を外科医にも参加してもらいながら行う。
後腹膜を開けて出血部位を針と糸で結紮して一次止血は得られた。「このままPD(膵頭十二指腸切除)をしたいけど、体温は35度だから今日はガーゼパッキングでダメコン(ダメージコントロール手術)にしますね。先生たちから学んだダメコンのおかげでうちの病院の救命率が上がったよね。」と言われた。
翌日、救急医は消化器内科医に「先生の技術なら、むくんでいる十二指腸からでも膵管ステント入れられると思うのですが、お願いできませんか?」と相談。そして、無事にステント留置は成功した。
その後、外科医とともにガーゼ除去と閉腹を行った。「PDせずにすんで、とってもいい判断でしたね。」と言われた。消化器内科医の協力のもと外科医をうならせる治療方針決定の判断ができたのも、そこに救急医がいたからではないだろうか。
●生来健康な20歳代男性
右下腿の痛みを自覚し近隣の医療機関を受診。
そこでの経過中に血圧60台とショック状態となり、救命救急センターに転院。救急医は一瞬で状況を悟った。右足背を中心に暗赤色の紫斑があり、発赤は膝まで上がってきている。一部には水疱が伴う。一見して「ヤバい」。
致死率50%とも言われる人食いバクテリアによる感染が疑われ、そうであれば救命のために一刻も早い足切断が必要となる。培養の結果が出る数日後では診断がついても患者の命は助からない。しかし、昨日まで歩いていた若いこの青年の足を切断する決断はそう簡単ではない。ただし、人食いバクテリアであれば命のタイムリミットは確実に近づいているのだ。
救急医は、処置と並行しながらPHSで整形外科医をコールした。
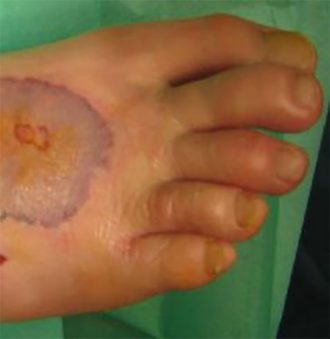
4か月後、義足をつけて彼は笑顔で退院することができた。その横には、彼の婚約者が優しい笑顔で手を差し延べていた。確かに1本の足は失ってしまったが彼や婚約者の未来までは失わずに済んだ。冷静な判断と決断が未来を救うためには必要なのだ。
●70歳代男性
駅の階段から落ちて救命救急センターに搬送された。
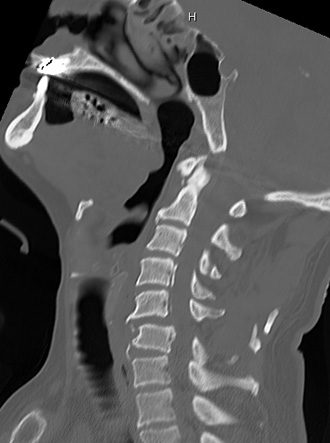
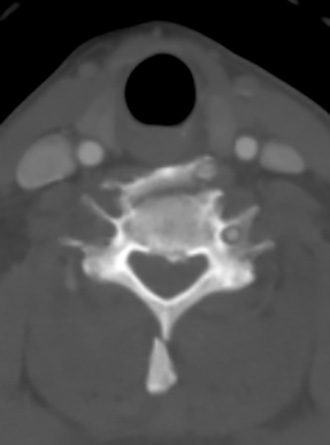
CTで頚椎に明らかな脱臼がある。ただし、麻痺はない。
一刻も早く整復固定したいところではあるが、まずは椎骨動脈の評価が必要である。脱臼整復の際に損傷動脈からの血栓が脳梗塞を引き起こす例を経験しているからだ。
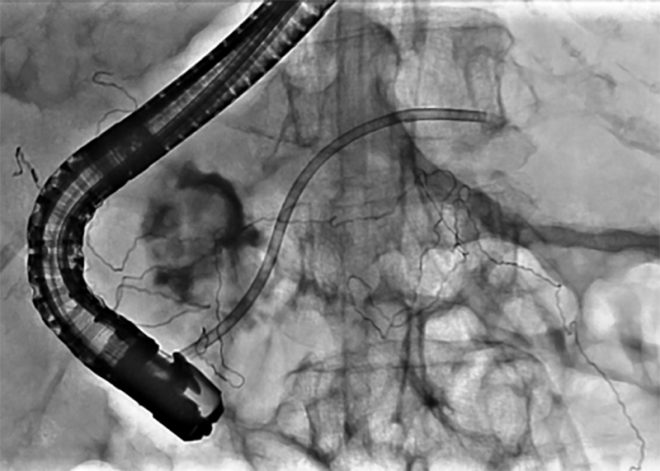
案の定、椎骨動脈損傷がわかった。頸椎の脱臼整復固定手術を担当する整形外科医に、手術前の血管造影でのコイル塞栓を提案した。脳神経外科医にはコイル塞栓をお願いした。急な依頼であったが整形外科医も脳神経外科医も「先生の判断なら、もちろんいいよ。」と快く承諾してくれた。
専門家が専門家としての実力を最大限に発揮できる環境を整え、患者の予後を最も良くするための治療戦略を決定する。そんな判断と決断を行うリーダーシップが救急医には大切なのである。